BỒI DƯỠNG KIẾN THỨC
Chăm sóc dinh dưỡng cho trẻ bệnh
Cập nhật: 11/27/2014 - Lượt xem: 8304
1. NGUYÊN TẮC
1.1. Nuôi dưỡng trẻ bệnh
Khi bị nhiễm khuẩn, trẻ cần nhiều năng lượng và chất dinh dưỡng để giúp cơ thể chống lại bệnh tật. Nếu trẻ không được cung cấp thêm dinh dưỡng thì trẻ sẽ giảm cân, gày yếu và chậm lớn.
Vì vậy, trẻ bệnh cần được bổ sung thêm dinh dưỡng. Trong giai đoạn này, thông thường trẻ chỉ thích bú mẹ, không thích ăn thức ăn khác, mặc dù trẻ không muốn ăn nhưng không được hạn chế thức ăn cho trẻ.
Thông điệp chính về Nuôi dưỡng trẻ bệnh là:
1.2. Nuôi dưỡng trẻ giai đoạn hồi phục
Thông điệp chính về Nuôi dưỡng trẻ bệnh ở giai đoạn phục hồi là:
2. CHĂM SÓC VÀ NUÔI DƯỠNG TRẺ BỊ TIÊU CHẢY
2.1. Tiêu chảy là gì?
2.2. Sự nguy hiểm của tiêu chảy:
Trẻ em bị tiêu chảy thường bị suy dinh dưỡng và có thể dẫn tới tử vong. Tiêu chảy cấp thường tử vong do cơ thể bị mất lượng nước và muối lớn. Một nguyên nhân quan trọng nữa gây tử vong là lỵ.
Suy dinh dưỡng và tiêu chảy thường liên quan chặt chẽ với nhau. Trẻ suy dinh dưỡng thường bị tiêu chảy và khi bị tiêu chảy sẽ gây nên suy dinh dưỡng và làm cho suy dinh dưỡng nặng hơn. Khi bị tiêu chảy thì cơ thể trẻ sẽ giảm hấp thu các chất dinh dưỡng và thường kém ăn, ăn không ngon miệng, đồng thời có những bà mẹ ngừng cho con ăn hoặc kiêng khem quá mức khi trẻ bị tiêu chảy.
2.3. Chăm sóc trẻ bị tiêu chảy:
2.4. Các loại dịch dùng trong điều trị tiêu chảy.
Nước cháo muối:
2.5. Nuôi dưỡng trẻ khi bị tiêu chảy
Nuôi dưỡng trẻ khi bị tiêu chảy rất quan trọng để đề phòng trẻ bị suy dinh dưỡng.
Chú ý: Súp và cháo loãng chỉ là các dung dịch để bù nước, không nên coi là thức ăn vì không cung cấp đủ chất dinh dưỡng.
2.6. Khi nào cần đưa trẻ đến cơ sở y tế:
Cần đưa trẻ đến cơ sở y tế khi đã điều trị tại nhà 2-3 ngày không đỡ hoặc khi xuất hiện một trong các triệu chứng sau:

Tiêm chủng đầy đủ cho trẻ
3.1. CHĂM SÓC VÀ NUÔI DƯỠNG TRẺ BỊ VIÊM NHIỄM KHUẨN HÔ HẤP CẤP TÍNH (NKHHCT)
3.2. Những yếu tố nguy cơ làm trẻ dễ bị NKHHCT
3.3. Xử trí trẻ NKHHCT tại tuyến cơ sở
Ho và khó thở (có thể kèm theo sốt hoặc không) là những dấu hiệu chủ yếu khiến bà mẹ đưa trẻ tới cơ sở y tế. Cần phát hiện những dấu hiệu nguy hiểm và những dấu hiệu của viêm phổi nặng để kịp thời đưa trẻ tới cơ sở điều trị.
Các dấu hiệu nguy hiểm:
Nếu trẻ có một trong các biểu hiện sau đây là biểu hiện NKHHCT rất nặng hoặc viêm phổi rất nặng:
Một trẻ bị ho (có kèm theo sốt hoặc không), không có dấu hiệu nguy hiểm, không rút lõm lồng ngực nhưng có dấu hiệu thở nhanh -> Trẻ được xác định là viêm phổi.
Đánh giá nhịp thở nhanh phải đếm nhịp thở trong 1 phút hoặc nửa phút khi trẻ được nằm yên. Trẻ được coi là nhịp thở nhanh khi:
Viêm phổi nặng
Nếu trẻ không có dấu hiệu nguy hiểm nhưng có dấu hiệu rút lõm lồng ngực là viêm phổi nặng.
3.4. Xử trí tại nhà:
Áp dụng đối với trẻ bị nhiễm khuẩn hô hấp cấp tính (NKHHCT) như ho cảm cúm hoặc cảm lạnh không có viêm phổi nặng hoặc viêm phổi (không có rút lõm lồng ngực và thở nhanh) và không có bất kỳ dấu hiệu nguy hiểm nào. Hầu hết những trẻ bị ho cảm lạnh là do virut gây nên. Nhiều nghiên cứu cho thấy kháng sinh không có tác dụng, vì vậy việc điều trị triệu chứng (giảm ho hoặc làm dịu họng bằng các thuốc thông thường, an toàn, hạ sốt nếu có sốt…) và hướng dẫn bà mẹ chăm sóc trẻ tại nhà, trong đó chăm sóc dinh dưỡng là yếu tố quan trọng.
Các bệnh nhiễm trùng có thể gây mất vitamin A qua phân, nước tiểu làm tăng nguy cơ thiếu vitamin A ở trẻ bệnh, đặc biệt đối với trẻ bị suy dinh dưỡng. Do vậy, khi trẻ bị mắc viêm phổi nặng cần bổ sung một liều viên nang vitamin A liều cao (liều lượng theo tuổi như hướng dẫn của chương trình phòng chống thiếu vitamin A).
Nguồn: Viện Dinh dưỡng
1.1. Nuôi dưỡng trẻ bệnh
Khi bị nhiễm khuẩn, trẻ cần nhiều năng lượng và chất dinh dưỡng để giúp cơ thể chống lại bệnh tật. Nếu trẻ không được cung cấp thêm dinh dưỡng thì trẻ sẽ giảm cân, gày yếu và chậm lớn.
Vì vậy, trẻ bệnh cần được bổ sung thêm dinh dưỡng. Trong giai đoạn này, thông thường trẻ chỉ thích bú mẹ, không thích ăn thức ăn khác, mặc dù trẻ không muốn ăn nhưng không được hạn chế thức ăn cho trẻ.
Thông điệp chính về Nuôi dưỡng trẻ bệnh là:
- Kiên trì, khuyến khích trẻ ăn, uống.
- Cho trẻ ăn nhiều bữa, mỗi bữa một ít.
- Cho ăn thức ăn trẻ thích.
- Đa dạng bữa ăn, thức ăn giàu dinh dưỡng.
- Tiếp tục cho bú mẹ, trẻ bệnh thường hay bú mẹ nhiều hơn.
1.2. Nuôi dưỡng trẻ giai đoạn hồi phục
- Khi
trẻ bị ốm, ngoài việc điều trị bằng thuốc thì việc chăm sóc và nuôi
dưỡng trẻ đúng rất quan trọng, sẽ giúp trẻ mau khỏi bệnh và mau chóng
hồi phục. Những bệnh thường gặp ở trẻ nhỏ là tiêu chảy và viễm nhiễm
đường hô hấp, vì vậy trong phần này chúng tôi tập trung giới thiệu về
cách chăm sóc và nuôi dưỡng lúc trẻ bị 2 bệnh trên và đó cũng là những
nguyên tắc chung về chăm sóc trẻ bệnh
- Trong khi bị bệnh, trẻ có thể ăn không ngon miệng, mặc dù gia đình cố gắng khuyến khích trẻ. Thông thường, sau khi bệnh trẻ ăn ngon miệng hơn, do vậy điều quan trọng là tăng lượng thức ăn cho trẻ.
- Cần bổ sung thêm dinh dưỡng cho trẻ cho đến khi trẻ tăng cân trở lại và đạt mức tăng trưởng bình thường.
Thông điệp chính về Nuôi dưỡng trẻ bệnh ở giai đoạn phục hồi là:
- Tăng cường cho bú mẹ.
- Tăng thêm bữa.
- Tăng số lượng mỗi bữa.
- Tăng thêm thức ăn giàu năng lượng.
- Kiên trì và dành tình cảm yêu thương hơn cho trẻ.
2. CHĂM SÓC VÀ NUÔI DƯỠNG TRẺ BỊ TIÊU CHẢY
2.1. Tiêu chảy là gì?
- Là tình trạng trẻ đi ngoài phân lỏng hoặc nhiều nước trên 3 lần/ngày.
- Tiêu chảy cấp xảy ra đột ngột, kéo dài không quá 14 ngày (thường dưới 7 ngày).
- Tiêu chảy kéo dài là khi bị tiêu chảy trên 2 tuần hoặc nhiều hơn.
- Khi tiêu chảy mà phân có máu gọi là lỵ.
2.2. Sự nguy hiểm của tiêu chảy:
Trẻ em bị tiêu chảy thường bị suy dinh dưỡng và có thể dẫn tới tử vong. Tiêu chảy cấp thường tử vong do cơ thể bị mất lượng nước và muối lớn. Một nguyên nhân quan trọng nữa gây tử vong là lỵ.
Suy dinh dưỡng và tiêu chảy thường liên quan chặt chẽ với nhau. Trẻ suy dinh dưỡng thường bị tiêu chảy và khi bị tiêu chảy sẽ gây nên suy dinh dưỡng và làm cho suy dinh dưỡng nặng hơn. Khi bị tiêu chảy thì cơ thể trẻ sẽ giảm hấp thu các chất dinh dưỡng và thường kém ăn, ăn không ngon miệng, đồng thời có những bà mẹ ngừng cho con ăn hoặc kiêng khem quá mức khi trẻ bị tiêu chảy.
2.3. Chăm sóc trẻ bị tiêu chảy:
- Trẻ bị tiêu chảy cần nhiều dịch hơn bình thường để bù lại lượng dịch mất qua phân và nôn. Nếu cho trẻ uống đủ lượng dịch ngay khi mới bị tiêu chảy thì có thể phòng được mất nước.
- Ngay
tại nhà cần cho trẻ uống nhiều nước hơn bình thường như O-rê-zôn (ORS),
nước cháo, nước súp, nước gạo rang, nước cơm và nước đun sôi để nguội.
- Nguyên tắc chung:
Cho trẻ uống nhiều hơn bình thường, cho trẻ uống khi nào trẻ muốn và
tiếp tục bù dịch bằng đường uống đến khi hết tiêu chảy. Đối với trẻ nhỏ
dưới 2 tuổi chưa tự đòi uống nước được mà trẻ biểu hiện dấu hiệu khát
nước bằng sự kích thích khó chịu. Vì vậy, cần phải cho trẻ uống nước để
đánh giá xem trẻ có khát và muốn uống nước không. Khi trẻ không muốn
uống nữa nghĩa là đã đủ lượng dịch bị mất.
- Cách cho uống:
Không cho trẻ uống bằng bình, cho trẻ nhỏ uống bằng thìa, cứ 1-2 phút
cho uống một thìa. Trẻ lớn hơn cho uống bằng cốc, uống từng ngụm một.
Không nên cho trẻ uống quá nhanh. Nếu trẻ bị nôn, cần ngừng cho uống
trong 10 phút, sau đó lại tiếp tục cho uống, nhưng uống chậm hơn, ví dụ:
2-3 phút cho uống một thìa.
- Số lượng dịch cần cho uống tại nhà sau mỗi lần đi ngoài:
- Trẻ dưới 2 tuổi: 5-100ml
-
- Trẻ 2-10 tuổi: 100-200ml
- Trẻ 10 tuổi trở lên và người lớn: Uống theo nhu cầu
- Trẻ 2-10 tuổi: 100-200ml
- Đối với trẻ bị tiêu chảy kéo dài cần bổ sung ngay 1 liều vitamin A theo quy định
2.4. Các loại dịch dùng trong điều trị tiêu chảy.
- O-rê-zôn (ORS): Là dung dịch tốt nhất để điều trị tiêu chảy.
- Cách pha: Sử dụng bảng kiểm khi pha ORS
- Rửa tay bằng xà phòng và nước sạch trước khi pha.
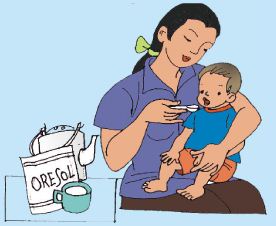
- Đổ bột trong gói vào một bình hay ấm tích sạch, đông 1 lít nước sạch, tốt nhất là nước đun sôi để nguội, trong trường hợp không thể có được thì dùng nước nào sạch nhất. Đổ nước vào bình và ngoáy kỹ cho đến khi bột hòa tan hoàn toàn. Đậy bình lại cho trẻ uống trong vòng 24h. Khi quá 24h thì đổ dung dịch đã pha đi và pha dung dịch mới.
- Cách pha: Sử dụng bảng kiểm khi pha ORS
Nước cháo muối:
- Cách nấu: Dùng 1 nắm gạo, 1 nhúm muối và 6 bát ăn cơm nước sạch (tương đương ½ lít), đun 15- 20 phút từ khi sôi đến khi hạt gạo nở rồi lấy nước cho trẻ uống.
- Ngoài ra còn có thể dùng nước gạo rang, nước cơm, nước đun sôi để nguội.
2.5. Nuôi dưỡng trẻ khi bị tiêu chảy
Nuôi dưỡng trẻ khi bị tiêu chảy rất quan trọng để đề phòng trẻ bị suy dinh dưỡng.
- Trẻ
nhỏ dưới 6 tháng đang bú mẹ vẫn tiếp tục cho trẻ bú bình thường và tăng
số lần bú. Với trẻ ăn sữa bò thì vẫn cho ăn như bình thường.

- Trẻ trên 6 tháng tuổi ngoài sữa mẹ hoặc sữa bò (đối với trẻ nuôi thức ăn nhân tạo) cần cho trẻ ăn thêm các thức ăn giàu dinh dưỡng như thịt, trứng, sữa, cá…nhiều lần và ít một. Cần cho thêm dầu mỡ để tăng thêm năng lượng của khẩu phần. Cho trẻ ăn thức ăn mềm, nấu kỹ, dễ tiêu hóa và cho ăn ngay sau khi nấu để đảm bảo vệ sinh, giảm nguy cơ bội nhiễm. Nếu phải cho trẻ ăn những thức ăn đã được nấu sẵn thì cần phải đun sôi lại trước khi cho ăn. Cho trẻ ăn thêm các loại quả chín hoặc nước quả như chuối, cam, chanh, xoài, nước dừa, đu đủ…để tăng lượng kali. Không dùng các loại nước giải khát công nghiệp, nước ngọt có ga và các loại thức ăn có nhiều đường vì chúng làm tăng tiêu chảy. Tránh cho trẻ ăn các loại thực phẩm có nhiều chất xơ như rau thô, tinh bột nguyên hạt (ngô, đỗ…) vì khó tiêu hóa.

Chú ý: Súp và cháo loãng chỉ là các dung dịch để bù nước, không nên coi là thức ăn vì không cung cấp đủ chất dinh dưỡng.
- Số
lượng và số lần ăn: Cần cho trẻ ăn đầy đủ khi bị tiêu chảy, khuyến
khích dỗ dành cho trẻ ăn nhiều càng tốt. Cứ 3-4 giờ cho trẻ ăn một lần,
cho ăn khoảng 6 lần trong ngày. Cho trẻ ăn ít và nhiều lần thì tốt hơn
là ăn nhiều nhưng ít lần.
- Sau khi khỏi tiêu chảy, để giúp cho trẻ nhanh phục hồi và không SDD, cần cho trẻ ăn thêm mỗi ngày một bữa nữa trong 2 tuần liền. Với trẻ tiêu chảy kéo dài cho trẻ ăn thêm mỗi ngày một bữa và kéo dài tối thiểu 1 tháng.
2.6. Khi nào cần đưa trẻ đến cơ sở y tế:

Cần đưa trẻ đến cơ sở y tế khi đã điều trị tại nhà 2-3 ngày không đỡ hoặc khi xuất hiện một trong các triệu chứng sau:
- Đi ngoài nhiều lần, phân tóe nước.
- Nôn liên tục nhiều lần.

- Có biểu hiện khát nước tăng.

- Có sốt.

- Ăn uống kém hơn bình thường.
- Có máu trong phân.
- Trẻ cần được bú mẹ hoàn toàn trong 6 tháng đầu và tiếp tục bú mẹ đến 2 tuổi.
- Cho trẻ ăn sam (ăn bổ sung) từ sau 6 tháng. Cần tô màu bát bột với các loại thực phẩm của cả 4 nhóm thức ăn, đặc biệt là dầu, mỡ. Thức ăn cần được nấu kỹ, nghiền nhỏ và cho ăn ngay sau khi nấu.

- Thức ăn cần đảm bảo vệ sinh, sạch sẽ.
- Cho trẻ ăn uống bằng bát, cốc và thìa sạch, không cho trẻ bú chai.
- Mọi người trong gia đình cần rửa tay sau khi đi ngoài, trước khi nấu ăn và cho trẻ ăn.
- Sử dụng nhà tiêu hợp vệ sinh. Cho trẻ đi ngoài vào bô và đổ phân vào hố xí.
- Tiêm phòng sởi cho trẻ khi được 9 tháng tuổi và nhắc lại khi trẻ trên 1 tuổi theo đúng phác đồ quốc gia.

Tiêm chủng đầy đủ cho trẻ
3.1. CHĂM SÓC VÀ NUÔI DƯỠNG TRẺ BỊ VIÊM NHIỄM KHUẨN HÔ HẤP CẤP TÍNH (NKHHCT)
3.2. Những yếu tố nguy cơ làm trẻ dễ bị NKHHCT
- Cân
nặng sơ sinh thấp: Trẻ có cân nặng sơ sinh dưới 2500g rất dễ mắc các
bệnh nhiễm trùng trong đó có NKHHCT và khi bị thường nặng và dễ tử vong.
- Suy
dinh dưỡng: Trẻ bị suy dinh dưỡng thì khả năng miễn dịch kém nên dễ bị
mắc bệnh và khi mắc thường nặng, dễ biến chứng và thời gian bị bệnh kéo
dài. Khi bị các bệnh nhiễm trùng nặng thì lại làm cho tình trạng suy
dinh dưỡng nặng thêm. Vì vậy, việc phòng chống suy dinh dưỡng và các
bệnh nhiễm khuẩn cần thực hiện đồng bộ, phối hợp.
- Môi trường sống ô nhiễm: Không khí không trong sạch do bụi bẩn, khói, thuốc lá, than, củi đun bếp, khí ô tô, mùi hôi thối do chất thải của phân người và gia súc. Ngoài ra, nước và không khí còn bị ô nhiễm bởi các loại hóa chất, thuốc bảo vệ thực vật, phân bón ruộng.
3.3. Xử trí trẻ NKHHCT tại tuyến cơ sở
Ho và khó thở (có thể kèm theo sốt hoặc không) là những dấu hiệu chủ yếu khiến bà mẹ đưa trẻ tới cơ sở y tế. Cần phát hiện những dấu hiệu nguy hiểm và những dấu hiệu của viêm phổi nặng để kịp thời đưa trẻ tới cơ sở điều trị.
Các dấu hiệu nguy hiểm:
Nếu trẻ có một trong các biểu hiện sau đây là biểu hiện NKHHCT rất nặng hoặc viêm phổi rất nặng:
Viêm phổi:
- Trẻ không uống được.
- Co giật.
- Ngủ li bì khó đánh thức.
- SDD nặng.
Một trẻ bị ho (có kèm theo sốt hoặc không), không có dấu hiệu nguy hiểm, không rút lõm lồng ngực nhưng có dấu hiệu thở nhanh -> Trẻ được xác định là viêm phổi.
Đánh giá nhịp thở nhanh phải đếm nhịp thở trong 1 phút hoặc nửa phút khi trẻ được nằm yên. Trẻ được coi là nhịp thở nhanh khi:
- Trẻ dưới 2 tháng tuổi: nhịp thở ≥60 lần/phút.
- Trẻ 2-12 tháng tuổi: nhịp thở ≥ 50 lần/phút Trẻ 12-60 tháng tuổi: nhịp thở ≥ 40 lần/phút
Viêm phổi nặng
Nếu trẻ không có dấu hiệu nguy hiểm nhưng có dấu hiệu rút lõm lồng ngực là viêm phổi nặng.
3.4. Xử trí tại nhà:
Áp dụng đối với trẻ bị nhiễm khuẩn hô hấp cấp tính (NKHHCT) như ho cảm cúm hoặc cảm lạnh không có viêm phổi nặng hoặc viêm phổi (không có rút lõm lồng ngực và thở nhanh) và không có bất kỳ dấu hiệu nguy hiểm nào. Hầu hết những trẻ bị ho cảm lạnh là do virut gây nên. Nhiều nghiên cứu cho thấy kháng sinh không có tác dụng, vì vậy việc điều trị triệu chứng (giảm ho hoặc làm dịu họng bằng các thuốc thông thường, an toàn, hạ sốt nếu có sốt…) và hướng dẫn bà mẹ chăm sóc trẻ tại nhà, trong đó chăm sóc dinh dưỡng là yếu tố quan trọng.
- Hướng dẫn bà mẹ chăm sóc trẻ tại nhà gồm các nội dung sau:
-
- Giữ ấm cho trẻ: cho trẻ nằm ở nơi ấm nhưng thoáng mát, mặc ấm vào mùa đông và thoáng mát vào mùa hè.
- Làm sạch và thông mũi cho trẻ bằng khăn và gạc mềm, dùng thuốc nhỏ mũi cho trẻ.
- Giữ gìn vệ sinh răng miệng, mắt thường xuyên cho trẻ.
- Nếu
trẻ ho nên dùng các loại thuốc ho và giảm đau họng bằng thuốc nam và
các bài thuốc dân gian như mật ong, hoa hồng bạch hoặc chanh hấp với
đường.
- Chỉ dùng kháng sinh cho trẻ khi có chỉ định của y, bác sĩ
- Bổ sung vitamin A
- Giữ ấm cho trẻ: cho trẻ nằm ở nơi ấm nhưng thoáng mát, mặc ấm vào mùa đông và thoáng mát vào mùa hè.
- Nuôi dưỡng trẻ bị NKHHCT
- Trẻ nhỏ còn bú mẹ: Cho trẻ bú nhiều lần hơn và thời gian mỗi lần bú lâu hơn bình thường.
- Nếu trẻ không ngậm bú được, người mẹ cần vắt sữa vào cốc rồi dùng thìa cho trẻ uống.
- Trẻ
lớn hơn đã ăn bổ sung: Nên cho ăn các loại thức ăn mềm, đa dạng, dễ
tiêu hóa và chia thành nhiều bữa nhỏ. Cần thay đổi thức ăn và cho trẻ ăn
những loại thức ăn trẻ thích để khuyến khích trẻ ăn được nhiều, kích
thích sự thèm ăn. Chú ý đề phòng trẻ bị suy dinh dưỡng vì ở trẻ suy dinh
dưỡng khi viêm phổi bệnh thường nặng và kéo dài dễ dẫn đến tử vong.
- Cho trẻ uống nhiều nước, nước hoa quả tươi và ăn thêm hoa quả để bù lại lượng nước bị mất do trẻ bị sốt và cung cấp thêm vitamin A, vitamin C cho trẻ.
- Sau khi trẻ khỏi bệnh cần cho trẻ ăn tăng thêm bữa và bồi dưỡng bằng các loại thức ăn giàu dinh dưỡng giúp trẻ nhanh hồi phục.
- Trẻ nhỏ còn bú mẹ: Cho trẻ bú nhiều lần hơn và thời gian mỗi lần bú lâu hơn bình thường.
- Các dấu hiệu cần đưa trẻ đi khám ngay tại cơ sở y tế:
- Thở nhanh
- Khó thở

- Sốt cao
- Bú kém, không uống được
- Trẻ mệt hơn
- Thở nhanh
- Bổ sung vitamin A
Các bệnh nhiễm trùng có thể gây mất vitamin A qua phân, nước tiểu làm tăng nguy cơ thiếu vitamin A ở trẻ bệnh, đặc biệt đối với trẻ bị suy dinh dưỡng. Do vậy, khi trẻ bị mắc viêm phổi nặng cần bổ sung một liều viên nang vitamin A liều cao (liều lượng theo tuổi như hướng dẫn của chương trình phòng chống thiếu vitamin A).
Nguồn: Viện Dinh dưỡng
Suy dinh dưỡng-Protein năng lượng
Cập nhật: 11/27/2014 - Lượt xem: 30105
1. NỘI DUNG
Suy dinh dưỡng protein-năng lượng (Protein-Energy Malnutrition: PEM) là loại thiếu dinh dưỡng quan trọng, khó có bệnh nào có thể so sánh được về ý nghĩa sức khoẻ cộng đồng. Thuật từ Suy dinh dưỡng protein- năng lượng ở trẻ em do Jelliffe nêu lên lần đầu vào năm 1959. Theo ông, các thể bệnh suy dinh dưỡng protein-năng lượng đều có liên quan tới khẩu phần ăn thiếu protein và thiếu năng lượng ở các mức độ khác nhau.
Mặc dù gọi là suy dinh dưỡng protein-năng lượng nhưng đây không chỉ là tình trạng thiếu hụt pro- tein và năng lượng mà thường thiếu kết hợp nhiều chất dinh dưỡng khác, đặc biệt là các vi chất dinh dưỡng. Bệnh phổ biến ở trẻ nhỏ, nhưng cũng có thể thấy ở trẻ lớn hơn như tuổi vị thành niên và ở cả người lớn, nhất là ở phụ nữ tuổi sinh đẻ.
Ở nước ta, từ thập kỷ 80 về trước, các thể suy dinh dưỡng như Kwashiorkor, Marasmus gặp khá nhiều trong bệnh viện cũng như ở cộng đồng. Mấy năm gần đây, các thể này đã trở lên hiếm gặp, hiện nay chủ yếu là thể nhẹ và thể vừa, biểu hiện là trẻ chậm lớn, nhẹ cân, thấp còi. Hiện nay, tỷ lệ trẻ dưới 5 tuổi của Việt Nam vẫn đang ở một tỷ lệ cao, đặc biệt là ở các vùng nông thôn, miền núi. Do đó, đây còn là vấn đề sức khoẻ cộng đồng quan trọng ở nước ta.
Suy dinh dưỡng protein-năng lượng (Protein-Energy Malnutrition: PEM) là loại thiếu dinh dưỡng quan trọng, khó có bệnh nào có thể so sánh được về ý nghĩa sức khoẻ cộng đồng. Thuật từ Suy dinh dưỡng protein- năng lượng ở trẻ em do Jelliffe nêu lên lần đầu vào năm 1959. Theo ông, các thể bệnh suy dinh dưỡng protein-năng lượng đều có liên quan tới khẩu phần ăn thiếu protein và thiếu năng lượng ở các mức độ khác nhau.
Mặc dù gọi là suy dinh dưỡng protein-năng lượng nhưng đây không chỉ là tình trạng thiếu hụt pro- tein và năng lượng mà thường thiếu kết hợp nhiều chất dinh dưỡng khác, đặc biệt là các vi chất dinh dưỡng. Bệnh phổ biến ở trẻ nhỏ, nhưng cũng có thể thấy ở trẻ lớn hơn như tuổi vị thành niên và ở cả người lớn, nhất là ở phụ nữ tuổi sinh đẻ.
Ở nước ta, từ thập kỷ 80 về trước, các thể suy dinh dưỡng như Kwashiorkor, Marasmus gặp khá nhiều trong bệnh viện cũng như ở cộng đồng. Mấy năm gần đây, các thể này đã trở lên hiếm gặp, hiện nay chủ yếu là thể nhẹ và thể vừa, biểu hiện là trẻ chậm lớn, nhẹ cân, thấp còi. Hiện nay, tỷ lệ trẻ dưới 5 tuổi của Việt Nam vẫn đang ở một tỷ lệ cao, đặc biệt là ở các vùng nông thôn, miền núi. Do đó, đây còn là vấn đề sức khoẻ cộng đồng quan trọng ở nước ta.
Trẻ
bị suy dinh dưỡng có biểu hiện chậm phát triển thể lực và trí tuệ: trẻ
quá thấp, quá gầy so với tuổi, thể lực yếu, học kém. Hậu quả của suy
dinh dưỡng thường không thể khắc phục được, với trẻ nhỏ sẽ ảnh hưởng đến
sức khỏe và tăng trưởng, khi lớn lên sẽ ảnh hưởng đến khả năng học tập
và lao động. Suy dinh dưỡng có thể xảy ra ở bất cứ tuổi nào, tuy nhiên,
suy dinh dưỡng có thể phòng tránh được.
Suy dinh dưỡng trẻ em làm giảm khả năng phát triển về trí tuệ và thể chất của trẻ em, đó là thế hệ tương lai của quốc gia, vì vậy sẽ có ảnh hưởng dài hạn đến sự phát triển kinh tế xã hội. Người ta ước tính có đến 150 triệu trẻ em dưới 5 tuổi bị suy dinh dưỡng trên toàn thế giới (WHO 2004) và đã đặt ra mục tiêu giảm tỷ lệ suy dinh dưỡng trẻ em (UNICEF 1990). Đây là vấn đề rất quan trọng nhằm đạt được Mục tiêu của Thiên niên kỷ nhằm giảm tỷ lệ tử vong và bệnh tật ở trẻ em.
Suy dinh dưỡng trẻ em làm giảm khả năng phát triển về trí tuệ và thể chất của trẻ em, đó là thế hệ tương lai của quốc gia, vì vậy sẽ có ảnh hưởng dài hạn đến sự phát triển kinh tế xã hội. Người ta ước tính có đến 150 triệu trẻ em dưới 5 tuổi bị suy dinh dưỡng trên toàn thế giới (WHO 2004) và đã đặt ra mục tiêu giảm tỷ lệ suy dinh dưỡng trẻ em (UNICEF 1990). Đây là vấn đề rất quan trọng nhằm đạt được Mục tiêu của Thiên niên kỷ nhằm giảm tỷ lệ tử vong và bệnh tật ở trẻ em.
2. NGUYÊN NHÂN CHÍNH GÂY RA SUY DINH DƯỠNG TRẺ EM
2.1. Nguyên nhân suy dinh dưỡng protein- năng lượng:
Nguyên nhân trực tiếp: Phải kể đến là thiếu ăn về số lượng hoặc chất lượng và mắc các bệnh nhiễm khuẩn. Trẻ em trước tuổi học đường là đối tượng bị suy dinh dưỡng cao nhất bởi vì cơ thể ở giai đoạn phát triển nhanh, nhu cầu dinh dưỡng cao và do không được ăn đầy đủ các chất dinh dưỡng.
Nuôi con bằng sữa mẹ không đúng và cho ăn bổ sung không hợp lý đóng vai trò quan trọng đối với suy dinh dưỡng. Không cho trẻ bú sớm sau sinh, không cho trẻ bú sữa non, không cho trẻ bú sữa mẹ hoàn toàn trong 6 tháng đầu, cai sữa sớm, không tận dụng nguồn sữa mẹ, cho trẻ bú bình, cho trẻ ăn bổ sung quá sớm hoặc quá muộn, thức ăn bổ sung không đủ các chất dinh dưỡng, số lượng thức ăn bổ sung không đủ theo độ tuổi là những nguyên nhân cơ bản dẫn đến suy dinh dưỡng.
Nhiễm
khuẩn dễ đưa đến suy dinh dưỡng do rối loạn tiêu hoá, và ngược lại suy
dinh dưỡng dễ dẫn tới nhiễm khuẩn do đề kháng giảm. Do đó, tỷ lệ suy
dinh dưỡng có thể dao động theo mùa và thường cao trong các mùa các bệnh
nhiễm khuẩn lưu hành ở mức cao (tiêu chảy, viêm hô hấp, sốt rét...).
Trong những năm tháng đầu tiên sau khi ra đời, những trẻ đã bị kém phát triển trong thời kỳ bào thai (suy dinh dưỡng bào thai) có nguy cơ cao bị suy dinh dưỡng cao. Tình trạng kém phát triển của trẻ biểu hiện qua cân nặng theo tuổi và chiều cao theo tuổi thấp, xảy ra trong khoảng thời gian tương đối ngắn, từ khi mới sinh đến khi trẻ được 2 năm.
Nguyên nhân sâu xa: do sự bất cập trong dịch vụ chăm sóc bà mẹ, trẻ em, các vấn đề nước sạch, vệ sinh môi trường và tình trạng nhà ở không đảm bảo, mất vệ sinh.
Trong những năm tháng đầu tiên sau khi ra đời, những trẻ đã bị kém phát triển trong thời kỳ bào thai (suy dinh dưỡng bào thai) có nguy cơ cao bị suy dinh dưỡng cao. Tình trạng kém phát triển của trẻ biểu hiện qua cân nặng theo tuổi và chiều cao theo tuổi thấp, xảy ra trong khoảng thời gian tương đối ngắn, từ khi mới sinh đến khi trẻ được 2 năm.
Nguyên nhân sâu xa: do sự bất cập trong dịch vụ chăm sóc bà mẹ, trẻ em, các vấn đề nước sạch, vệ sinh môi trường và tình trạng nhà ở không đảm bảo, mất vệ sinh.
Nguyên nhân gốc rễ: là tình trạng đói nghèo, lạc hậu về các mặt phát triển nói chung bao gồm sự mất bình đẳng về kinh tế.
2.2. Các bệnh thường đi kèm:
Thông thường suy dinh dưỡng thường đi kèm với tình trạng thiếu các vi chất dinh dưỡng khác, dù có hay không có biểu hiện lâm sàng như thiếu vitamin A, acid folic, sắt... với các mức độ thay đổi theo từng vùng địa phương khác nhau. Một số các vi chất dinh dưỡng trong số đó cũng đang được xem xét gây ra quá trình chậm lớn, chậm phát triển của cơ thể như iod, sắt và kẽm.
Như vậy, suy dinh dưỡng protein-năng lượng thực chất là tình trạng bệnh lý do thiếu nhiều chất dinh dưỡng hơn là thiếu protein và năng lượng đơn thuần.
Giai đoạn từ khi sinh đến 2 tuổi là giai đoạn cửa sổ quan trọng để trẻ có thể phát triển và tăng trưởng tối ưu về cả thể chất và hành vi. Nhiều nghiên cứu đã chứng minh rằng đây là thời điểm xuất hiện sự suy giảm về tăng trưởng, thiếu các vi chất quan trọng và tăng các bệnh nhiễm khuẩn thông thường như tiêu chảy, viêm đường hô hấp. Sau khi trẻ qua tuổi thứ 2 thì rất khó có thể biến chuyển được tình trạng thấp còi đã xảy ra trước đó. Thực hành nuôi con bằng sữa mẹ và ăn bổ sung còn kém, cùng với các bệnh nhiễm khuẩn là những nguyên nhân hàng đầu dẫn đến suy dinh dưỡng trẻ em trong 2 năm đầu đời. Do đó, nuôi dưỡng trẻ nhỏ có vai trò đặc biệt quan trọng đối với sức khỏe và sự sống còn của trẻ. WHO và UNICEF khuyến nghị rằng trẻ em cần được bú mẹ hoàn toàn trong 6 tháng đầu và sau đó được ăn bổ sung đầy đủ hợp lý cùng với bú mẹ kéo dài cho tới 2 tuổi và hơn thế.
3. PHÂN LOẠI
3.1. Phân loại theo lâm sàng
Đây là cách phân loại khá kinh điển, gồm các thể thiếu dinh dưỡng nặng sau:
Suy dinh dưỡng thể teo đét (Marasmus): Hay gặp trên lâm sàng.
Hình 1: Trẻ suy dinh dưỡng nặng thể Marasmus
Đó
là thể thiếu dinh dưỡng rất nặng, do chế độ ăn thiếu cả năng lượng lẫn
protein. Suy dinh dưỡng thể teo đét (Marasmus) có thể xảy ra ngay trong
năm đầu tiên, điều này khác với suy dinh dưỡng nặng thể phù
(Kwashiorkor)-chủ yếu xảy ra ở nhóm 1-3 tuổi. Cai sữa quá sớm hoặc thức
ăn bổ sung không hợp lý là nguyên nhân phố biến dẫn tới thể suy dinh
dưỡng này. Khi đó, đứa trẻ rơi vào tình trạng kém ăn, các bệnh nhiễm
khuẩn thường gắn liền với vòng luẩn quẩn đó là tiêu chảy và viêm đường
hô hấp.
Suy dinh dưỡng thể phù (Kwashiorkor): Ít gặp hơn so với thể Marasmus.
Bệnh
thường gặp ở trẻ trên 1 tuổi, nhiều nhất là giai đoạn từ 1-3 tuổi. Hiếm
gặp ở người lớn, nhưng vẫn có thể gặp khi xảy ra nạn đói nặng nề, nhất
là đối với phụ nữ. Thường do chế độ ăn quá nghèo về protein và glucid
tạm đủ hoặc thiếu nhẹ (nhất là đối với chế độ ăn sam chủ yếu dựa vào
khoai sắn). Suy dinh dưỡng thể Kwashiorkor thường kèm theo tình trạng
nhiễm khuẩn từ vừa đến nặng. Tình trạng thiếu các vi chất dinh dưỡng như
thiếu vitamin A, thiếu máu do thiếu sắt nặng thường biểu hiện khá rõ
rệt ở những đứa trẻ bị Kwashiorkor.
Ngoài ra, theo phân loại lâm sàng còn có thể trung gian (Marasmic-Kwashiorkor), thể này thường gặp hơn nhiều so với hai thể trên với mức độ bệnh nhẹ hơn.
Ngoài ra, theo phân loại lâm sàng còn có thể trung gian (Marasmic-Kwashiorkor), thể này thường gặp hơn nhiều so với hai thể trên với mức độ bệnh nhẹ hơn.
3.2. Phân loại suy dinh dưỡng trên cộng đồng
Để xác định tình trạng suy dinh dưỡng, chủ yếu người ta dựa vào các chỉ tiêu nhân trắc (cân nặng theo tuổi, chiều cao theo tuổi và cân nặng theo chiều cao).
Từ
năm 2006 Chuẩn tham khảo của WHO (WHO 2006) được khuyến cáo sử dụng và
cho tới nay, đây là thang phân loại được chấp nhận rộng rãi trên thế
giới.
Dựa trên cân nặng, chiều cao của trẻ và so sánh với quần thể chuẩn của Tổ chức Y tế thế giới năm 2006, người ta chia SDD thành 3 thể:
Dựa trên cân nặng, chiều cao của trẻ và so sánh với quần thể chuẩn của Tổ chức Y tế thế giới năm 2006, người ta chia SDD thành 3 thể:
SDD THỂ NHẸ CÂN: Cân nặng thấp hơn so với mức tiêu chuẩn của trẻ cùng tuổi và giới (sử dụng điểm ngưỡng cân nặng theo tuổi dưới -2SD)
SDD THỂ THẤP CÒI: Là giảm mức độ tăng trưởng của cơ thể, biểu hiện của SDD mạn tính, có thể bắt đầu sớm từ SDD bào thai do mẹ bị thiếu dinh dưỡng. Được xác định khi chiều cao thấp hơn với mức tiêu chuẩn của trẻ cùng tuổi và giới (dưới -2SD).
SDD THỂ GÀY CÒM: Là hiện tượng cơ và mỡ cơ thể bị teo đi, được coi là SDD cấp tính vì thường biểu hiện trong thời gian ngắn. Được xác định khi cân nặng theo chiều cao dưới -2SD.
SDD THỂ THẤP CÒI: Là giảm mức độ tăng trưởng của cơ thể, biểu hiện của SDD mạn tính, có thể bắt đầu sớm từ SDD bào thai do mẹ bị thiếu dinh dưỡng. Được xác định khi chiều cao thấp hơn với mức tiêu chuẩn của trẻ cùng tuổi và giới (dưới -2SD).
SDD THỂ GÀY CÒM: Là hiện tượng cơ và mỡ cơ thể bị teo đi, được coi là SDD cấp tính vì thường biểu hiện trong thời gian ngắn. Được xác định khi cân nặng theo chiều cao dưới -2SD.
4. HẬU QUẢ CỦA SUY DINH DƯỠNG
Trẻ
bị suy dinh dưỡng có biểu hiện chậm phát triển thể lực và trí tuệ: trẻ
quá thấp, quá gầy so với tuổi, thể lực yếu, học kém. Hậu quả của suy
dinh dưỡng thường không thể khắc phục được, với trẻ nhỏ sẽ ảnh hưởng đến
sức khỏe và tăng trưởng, khi lớn lên sẽ ảnh hưởng đến khả năng học tập
và lao động thể lực, trí lực cũng như một số bệnh mạn tính ở tuổi trưởng
thành. Trẻ em là thế hệ tương lai của đất nước, vì vậy sẽ có ảnh hưởng
lâu dài đến sự phát triển kinh tế xã hội.
Trẻ có cân nặng theo tuổi thấp thường hay bị bệnh như tiêu chảy và viêm phổi. Suy dinh dưỡng làm tăng tỷ lệ tử vong. Ước tính riêng trong năm 1995, có 11,6 triệu ca trẻ em dưới 5 tuổi ở các nước đang phát triển bị tử vong vì tất cả các nguyên nhân khác nhau thì có 6,3 triệu ca (chiếm 54%) bị suy dinh dưỡng. Suy dinh dưỡng ảnh hưởng rõ rệt đến phát triển trí tuệ, hành vi và khả năng học hành của trẻ, khả năng lao động đến tuổi trưởng thành.
Trẻ có cân nặng theo tuổi thấp thường hay bị bệnh như tiêu chảy và viêm phổi. Suy dinh dưỡng làm tăng tỷ lệ tử vong. Ước tính riêng trong năm 1995, có 11,6 triệu ca trẻ em dưới 5 tuổi ở các nước đang phát triển bị tử vong vì tất cả các nguyên nhân khác nhau thì có 6,3 triệu ca (chiếm 54%) bị suy dinh dưỡng. Suy dinh dưỡng ảnh hưởng rõ rệt đến phát triển trí tuệ, hành vi và khả năng học hành của trẻ, khả năng lao động đến tuổi trưởng thành.
Suy
dinh dưỡng trẻ em thường để lại những hậu quả nặng nề. Gần đây, nhiều
bằng chứng cho thấy suy dinh dưỡng ở giai đoạn sớm, nhất là trong thời
kỳ bào thai có mối liên hệ với mọi thời kỳ của đời người. Hậu quả của
thiếu dinh dưỡng có thể kéo dài qua nhiều thế hệ. Phụ nữ đã từng bị suy
dinh dưỡng trong thời kỳ còn là trẻ em nhỏ hoặc trong độ tuổi vị thành
niên đến khi lớn lên trở thành bà mẹ bị suy dinh dưỡng. Bà mẹ bị suy
dinh dưỡng thường dễ đẻ con nhỏ yếu, cân nặng sơ sinh (CNSS) thấp. Hầu
hết những trẻ có CNSS thấp bị suy dinh dưỡng (nhẹ cân hoặc thấp còi)
ngay trong năm đầu sau sinh. Những trẻ này có nguy cơ tử vong cao hơn so
với trẻ bình thường và khó có khả năng phát triển bình thường.
Tác giả Barker nêu ra một giả thuyết mới về nguồn gốc bào thai của một số bệnh mạn tính. Theo ông, các bệnh tim mạch, đái tháo đường, rối loạn chuyển hoá ở người trưởng thành có thể có nguồn gốc từ suy dinh dưỡng bào thai.
Tác giả Barker nêu ra một giả thuyết mới về nguồn gốc bào thai của một số bệnh mạn tính. Theo ông, các bệnh tim mạch, đái tháo đường, rối loạn chuyển hoá ở người trưởng thành có thể có nguồn gốc từ suy dinh dưỡng bào thai.
Chính
vì thế, phòng chống suy dinh dưỡng bào thai hoặc trong những năm đầu
tiên sau khi ra đời có một ý nghĩa rất quan trọng trong dinh dưỡng theo
chu kỳ vòng đời.
5. BIỆN PHÁP PHÒNG CHỐNG SUY DINH DƯỠNG
Cuối
thế kỷ 20, Tổ chức Y tế Thế giới đã coi 4 vấn đề thiếu dinh dưỡng quan
trọng nhất ở các nước đang phát triển là thiếu dinh dưỡng protein năng
lượng, thiếu vitamin A, thiếu máu thiếu sắt, thiếu iod, trong đó thiếu
dinh dưỡng protein năng lượng là quan trọng nhất.
Hiện nay, công tác phòng chống suy dinh dưỡng trẻ em đã trở thành một hoạt động dinh dưỡng quan trọng ở nước ta trong đó mục tiêu hạ thấp tỷ lệ suy dinh dưỡng được đưa vào chỉ tiêu phát triển kinh tế-xã hội của các cấp chính quyền, các địa phương. Hiện nay, nhiệm vụ này được giao cho ngành y tế (Viện Dinh dưỡng là cơ quan thường trực triển khai). Phương châm dự phòng chủ đạo là thực hiện chăm sóc sớm, chăm sóc mọi đứa trẻ và tập trung ưu tiên vào giai đoạn 2 năm đầu tiên. Các biện pháp phòng chống suy dinh dưỡng bao gồm:
Hiện nay, công tác phòng chống suy dinh dưỡng trẻ em đã trở thành một hoạt động dinh dưỡng quan trọng ở nước ta trong đó mục tiêu hạ thấp tỷ lệ suy dinh dưỡng được đưa vào chỉ tiêu phát triển kinh tế-xã hội của các cấp chính quyền, các địa phương. Hiện nay, nhiệm vụ này được giao cho ngành y tế (Viện Dinh dưỡng là cơ quan thường trực triển khai). Phương châm dự phòng chủ đạo là thực hiện chăm sóc sớm, chăm sóc mọi đứa trẻ và tập trung ưu tiên vào giai đoạn 2 năm đầu tiên. Các biện pháp phòng chống suy dinh dưỡng bao gồm:
5.1. Chăm sóc dinh dưỡng và sức khoẻ cho bà mẹ có thai và cho con bú
Tình
trạng dinh dưỡng và sức khỏe của bà mẹ trước và trong suốt thời kỳ mang
thai có ảnh hưởng trực tiếp đến tình trạng dinh dưỡng của trẻ lúc mới
sinh và những tháng đầu tiên của cuộc đời trẻ. Cụ thể bà mẹ nên làm
được những điều sau:
- Quản
lý tốt thai nghén và chăm sóc bà mẹ sau đẻ: Khám thai ít nhất một lần
trong mỗi thai kì để theo dõi sự phát triển của thai nhi cũng như để
phát hiện và điều trị kịp thời các bệnh như bệnh sốt rét, bệnh truyền
nhiễm qua đường tình dục và các bệnh nhiễm trùng khác ảnh hưởng đến sự
tăng trưởng và phát triển của bào thai. Vận động họ không có thai sớm và
các lần sinh nên cách xa nhau.
- Thực
hiện tư vấn, giáo dục dinh dưỡng cho bà mẹ mang thai. Uống bổ sung vi
chất đặc biệt như chất sắt, acid folic, canxi, i-ốt ở phụ nữ trẻ và các
bà mẹ trước thời kỳ thai nghén và đặc biệt trong thời kỳ mang thai.Thực
hiện bà mẹ uống viên sắt /acid folic đầy đủ phòng chống thiếu máu, uống
vitamin A liều cao ngay sau đẻ. Bổ sung đa vi chất cho phụ nữ có thai
(giải pháp đã thí điểm hiệu quả tại một số địa phương có tỷ lệ phụ nữ có
thai thiếu máu cao và tỷ lệ thấp còi của trẻ dưới 5 tuổi cao).
- Cải thiện bữa ăn gia đình và bữa ăn của bà mẹ có thai, cho con bú. Ăn uống đủ cả lượng và chất trong thời kỳ mang thai.
5.2. Nuôi con bằng sữa mẹ
Trong những năm gần đây, ít có vấn đề được quan tâm nhiều trong dinh dưỡng trẻ em bằng vấn đề sữa mẹ. Sở dĩ như vậy vì:
Trước
hết sữa mẹ là thức ăn hoàn chỉnh nhất, thích hợp nhất đối với trẻ. Các
chất dinh dưỡng có trong sữa mẹ đều dễ hấp thu và tiêu hoá.
Sữa mẹ là dịch thể sinh học tự nhiên chứa nhiều yếu tố quan trọng bảo vệ cơ thể đứa trẻ mà không một thức ăn nào có thể thay thế được, đó là: các globulin miễn dịch, chủ yếu là IgA có tác dụng bảo vệ cơ thể chống các bệnh đường ruột và một số bệnh do virus. Lysozym là một loại men có nhiều hơn hẳn trong sữa mẹ so với sữa bò. Lysozym ngăn ngừa vi khuẩn và một số virus gây bệnh. Lactoferrin là một protein kết hợp với sắt có tác dụng ức chế một số loại vi khuẩn gây bệnh cần sắt để phát triển. Các bạch cầu. Trong 2 tuần lễ đầu, trong sữa mẹ có tới 4000 tế bào bạch cầu/mL. Các bạch cầu này có khả năng tiết IgA, lysozym, lactoferrin, interferon. Yếu tố bifidus cần cho sự phát triển loại vi khuẩn gây bệnh và ký sinh trùng.
Sữa mẹ là dịch thể sinh học tự nhiên chứa nhiều yếu tố quan trọng bảo vệ cơ thể đứa trẻ mà không một thức ăn nào có thể thay thế được, đó là: các globulin miễn dịch, chủ yếu là IgA có tác dụng bảo vệ cơ thể chống các bệnh đường ruột và một số bệnh do virus. Lysozym là một loại men có nhiều hơn hẳn trong sữa mẹ so với sữa bò. Lysozym ngăn ngừa vi khuẩn và một số virus gây bệnh. Lactoferrin là một protein kết hợp với sắt có tác dụng ức chế một số loại vi khuẩn gây bệnh cần sắt để phát triển. Các bạch cầu. Trong 2 tuần lễ đầu, trong sữa mẹ có tới 4000 tế bào bạch cầu/mL. Các bạch cầu này có khả năng tiết IgA, lysozym, lactoferrin, interferon. Yếu tố bifidus cần cho sự phát triển loại vi khuẩn gây bệnh và ký sinh trùng.
Nuôi
con bằng sữa mẹ là điều kiện để đứa con có nhiều thời gian gần gũi với
mẹ, mẹ gần gũi với con. Chính sự gần gũi tự nhiên đó là yếu tố tâm lý
quan trọng giúp cho sự phát triển hài hoà của đứa trẻ. Mặt khác, chỉ có
người mẹ qua sự quan sát tinh tế của mình những khi cho con bú sẽ phát
hiện được sớm nhất, đúng nhất những thay đổi của con bình thường hay
bệnh lý. Nuôi con bằng sữa mẹ cần chú ý các đặc điểm sau:
Yêu cầu nuôi con bằng sữa mẹ: Cho con bú sữa mẹ hoàn toàn trong 6 tháng đầu, cho con bú kéo dài đến 18-24 tháng, ít nhất là 12 tháng. Mặc dù số lượng sữa ngày càng ít đi nhưng chất lượng vẫn tốt, do đó cho bú kéo dài là cách nâng cao chất lượng bữa ăn của trẻ một cách tự nhiên. Cho bú không cứng nhắc theo giờ giấc, mà theo nhu cầu của trẻ.
Yêu cầu nuôi con bằng sữa mẹ: Cho con bú sữa mẹ hoàn toàn trong 6 tháng đầu, cho con bú kéo dài đến 18-24 tháng, ít nhất là 12 tháng. Mặc dù số lượng sữa ngày càng ít đi nhưng chất lượng vẫn tốt, do đó cho bú kéo dài là cách nâng cao chất lượng bữa ăn của trẻ một cách tự nhiên. Cho bú không cứng nhắc theo giờ giấc, mà theo nhu cầu của trẻ.
5.3. Thực hiện ăn bổ sung hợp lý
Trong 6 tháng đầu, sữa mẹ là thức ăn hoàn chỉnh nhất đối với đứa trẻ. Nhưng từ 6 tháng trở đi, số lượng sữa mẹ không đáp ứng đủ nhu cầu của đứa trẻ đang lớn nhanh. Do đó các bà mẹ cho con ăn sam (ăn bổ sung, ăn dặm), thông thường ở nước ta là các loại bột, nhất là bột gạo.
Thức ăn bổ sung cần có đậm độ năng lượng thích hợp: Trong
sữa mẹ, 50% năng lượng là do chất béo, trong bột gạo chỉ có 1-3% năng
lượng chất béo. Chế độ ăn có đậm độ năng lượng thấp thì phải ăn nhiều
hơn mới đáp ứng được nhu cầu, điều đó không dễ thực hiện vì dạ dày của
trẻ còn bé, cho nên trẻ đã có cảm giác no ngừng ăn khi chưa đạt yêu cầu.
Ở các nước phát triển đậm độ năng lượng của thức ăn bổ sung thường là 2
kcal/1g trong khi ở các nước đang phát triển chỉ có 1kcal/1g, đó là lý
do gây nên tình trạng thiếu năng lượng kéo dài.
Thức ăn bổ sung phải có độ đặc thích hợp: Sữa là một thức ăn lỏng. Thức ăn cho trẻ phải chuyển dần từ thể lỏng sang thể sền sệt rồi mới đặc dần. Bát bột nấu lên khi còn nóng ở dạng lỏng, càng nguội càng đặc lại, nếu pha thêm nước để đạt độ lỏng thích hợp thì sẽ làm giảm đậm độ năng lượng như vậy giữa độ keo đặc và độ đậm năng lượng có quan hệ chặt chẽ với nhau. Cách làm tăng độ đậm năng lượng và giảm độ đặc chủ yếu là cho ăn nhiều lần, tăng thêm dầu mỡ vào thức ăn của trẻ, trẻ con tiêu hoá và hấp thụ tốt các loại thức ăn. Tăng thêm dầu ăn và các loại bột đậu đỗ làm tăng độ đậm năng lượng, đậm độ protein, giảm độ đặc. Chế độ ăn của trẻ có thể lên tới 35-40% năng lượng do chất béo.
Thức ăn bổ sung phải có độ đặc thích hợp: Sữa là một thức ăn lỏng. Thức ăn cho trẻ phải chuyển dần từ thể lỏng sang thể sền sệt rồi mới đặc dần. Bát bột nấu lên khi còn nóng ở dạng lỏng, càng nguội càng đặc lại, nếu pha thêm nước để đạt độ lỏng thích hợp thì sẽ làm giảm đậm độ năng lượng như vậy giữa độ keo đặc và độ đậm năng lượng có quan hệ chặt chẽ với nhau. Cách làm tăng độ đậm năng lượng và giảm độ đặc chủ yếu là cho ăn nhiều lần, tăng thêm dầu mỡ vào thức ăn của trẻ, trẻ con tiêu hoá và hấp thụ tốt các loại thức ăn. Tăng thêm dầu ăn và các loại bột đậu đỗ làm tăng độ đậm năng lượng, đậm độ protein, giảm độ đặc. Chế độ ăn của trẻ có thể lên tới 35-40% năng lượng do chất béo.
Tăng độ hoà tan của các loại thức ăn bổ sung: Các
bột khoai có độ keo đặc thấp hơn bột gạo. Các loại hạt nẩy mầm đem phơi
hoặc sấy khô có đậm độ nhiệt lượng cao hơn và độ keo đặc thấp hơn bình
thường: nhiều nơi nghiên cứu thành công dùng loại bột các hạt nảy mầm
(bột mộng) cho vào thức ăn của trẻ em để tăng độ hoà tan. Hơn thế nữa
quá trình mọc mộng còn tăng thêm hàm lượng riboflavin, niacin và sắt.
Nhiều nơi ở nước ta đã nghiên cứu và áp dụng thành công phương pháp này.
Thức ăn bổ sung cần có đủ và cân đối về các chất dinh dưỡng:
Nếu chỉ ăn bột gạo với một tỷ lệ mắm muối, mì chính là không đủ, phải
tô màu cho bát bột của trẻ với đầy đủ 8 nhóm thực phẩm theo khuyến cáo
của Tổ chức Y tế Thế Giới. Các thực phẩm nhóm 1 cung cấp phần lớn năng
lượng cho cơ thể, các thực phẩm từ nhóm 2 đến nhóm 5 là nguồn cung cấp
protein cho cơ thể, các thực phẩm trong nhóm 6 và nhóm 7 là nguồn cung
vitamin, chất khoáng và chất xơ, các thực phẩm trong nhóm 8 là nguồn
cung cấp dung môi hòa tan các vitamin tan trong chất béo và cũng là
nguồn cung cấp năng lượng cho cơ thể .
Theo WHO/UNICEF (2010), trẻ 6-23 tháng tuổi cần phải được ăn đa dạng thức ăn với khẩu phần có từ 4 nhóm thực phẩm trở lên trong 7 nhóm thực phẩm sau:
Theo WHO/UNICEF (2010), trẻ 6-23 tháng tuổi cần phải được ăn đa dạng thức ăn với khẩu phần có từ 4 nhóm thực phẩm trở lên trong 7 nhóm thực phẩm sau:
- Ngũ cốc, khoai củ
- Đậu đỗ, hạt có dầu
- Sữa và chế phẩm
- Thịt, cá, hải sản và chế phẩm
- Trứng
- Rau qủa giàu vitamin A
- Các loại rau quả khác
Ngoài ra, ở Việt Nam cần lưu ý thêm nhóm chất béo (dầu, mỡ).
Về
số bữa ăn tối thiểu trẻ cần được ăn trong ngày theo độ tuổi: Cũng theo
WHO/UNICEF (2010), ở trẻ 6-8 tháng tuổi đang bú mẹ cần được ăn 2 bữa;
trẻ 9 – 23 tháng đang bú mẹ cần được ăn 3 bữa. Với trẻ không bú mẹ, tất
cả độ tuổi 6-23 tháng đều cần được ăn 4 bữa.
Đảm bảo nhu cầu dinh dưỡng của trẻ em lớn lên theo tháng tuổi: Trẻ
em là một cơ thể đang lớn nhanh, một đứa trẻ bình thường sau 5 tháng
tuổi cân nặng sẽ tăng gấp đôi, sau 12 tháng cân nặng sẽ tăng gấp 3 so
với khi mới ra đời. Vì vậy nhu cầu dinh dưỡng của trẻ tính theo đơn vị
cân nặng cao hơn người lớn trong khi sức ăn của trẻ lại có hạn, chức
năng miễn dịch của trẻ em chưa được đầy đủ vì vậy, các thiếu sót về vệ
sinh trong thời kỳ ăn sam và cai sữa đều có thể gây ra tiêu chảy.
Thức
ăn bổ sung có đậm độ năng lượng thích hợp vào khoảng 1,5-2 kcal/g. Nếu
không đạt được cần phải cho ăn với lượng nhỏ nhiều lần. Đậm độ protein
nghĩa là tỷ lệ % năng lượng do protein cung cấp trong chế độ ăn nên đạt
được từ 10%-15%. Protein cần đảm bảo chất lượng có đủ acid amin cần
thiết. Trong sữa mẹ 50% năng lượng do chất béo cung cấp. Chế độ ăn bổ
sung hoặc thay thế sữa mẹ ở ta thường có đậm độ năng lượng thấp là do
nghèo chất béo. Do đó, đưa chất béo dưới dạng các loại dầu mỡ vào chế độ
ăn của trẻ em là phương hướng hiện nay rất đáng quan tâm.
Ngoài
ra, chế độ ăn của trẻ cần có đủ các vitamin và khoáng chất: Hàm lượng
các vitamin cần thiết trong sữa mẹ thay đổi tuỳ theo chế độ ăn của người
mẹ, do đó chế độ ăn của người mẹ khi có thai và cho con bú cần được đảm
bảo. Các loại bột gạo xát trắng thường mất hết vitamin này trong khi
bột đậu xanh, thịt lợn nạc lại có nhiều. Nhiều trường hợp bệnh xảy ra do
chế độ ăn của bà mẹ sau đẻ quá kiêng khem làm cho sữa nghèo vitamin B1.
Bệnh khô mắt do thiếu vitamin A là một bệnh thiếu dinh dưỡng nguy hiểm,
rất hay gặp ở trẻ em suy dinh dưỡng và có thể gây ra mù loà suốt đời.
Lòng đỏ trứng, rau xanh và các loại củ, quả có màu là nguồn của vitamin A
và caroten quan trọng. Rau xanh và các loại củ, quả còn cung cấp cho cơ
thể trẻ vitamin C. Phòng bệnh còi xương do thiếu vitamin D phải kết hợp
giữa chế độ ăn và tắm nắng hợp lý. Dưới tác dụng của các tia tử ngoại
chất dehydrocholesterol ở dưới da sẽ chuyển thành vitamin D.
Các
chất khoáng: Trong sữa mẹ có các chất khoáng quan trọng đối với trẻ như
calci và sắt có hàm lượng thích hợp và dễ hấp thu. Chất sắt trong thức
ăn được hấp thu nhiều hay ít tuỳ thuộc loại thức ăn, chất sắt trong thức
ăn động vật được hấp thu nhiều nhất tiếp theo là đậu đỗ còn trong ngũ
cốc được hấp thu ít. Vitamin C có nhiều trong rau quả làm tăng hấp thu
chất sắt.
5.4. Đảm bảo bổ sung đầy đủ vitamin A cho trẻ em và bà mẹ sau đẻ
Trẻ
em 6-36 tháng tuổi cần được bổ sung vitamin A liều cao 2 lần/năm. Các
bà mẹ sau đẻ cần được uống 1 liều vitamin A 200.000 IU trong vòng một
tháng sau đẻ (xem bài phòng chống thiếu vitamin A).
5.5. Thực hiện nuôi dưỡng tốt khi trẻ bị bệnh.
Như
trên đã nêu, các bệnh nhiễm khuẩn nhất là tiêu chảy và viêm đường hô
hấp khá phổ biến và là nguyên nhân quan trọng dẫn đến suy dinh dưỡng. Vì
vậy, cần kết hợp với các hoạt động lồng ghép chăm sóc trẻ ốm cả về y tế
và nuôi dưỡng. Cần thay đổi những quan niệm không phù hợp như kiêng mỡ,
kiêng rau xanh khi trẻ bị tiêu chảy.Cụ thể cần làm những việc sau:
- Tiếp tục và tăng cường cho trẻ bú trong thời gian trẻ bị bệnh.
- Với trẻ trên 6 tháng tuổi, hãy tiếp tục cho trẻ ăn bổ sung (ăn dặm) và động viên trẻ ăn.
- Trong thời gian hồi phục bệnh, ngay khi trẻ có thể và muốn ăn, hãy cho trẻ ăn nhiều hơn (sữa mẹ và thức ăn bổ sung) và tiếp tục cho ăn nhiều càng lâu càng tốt.
- Đưa trẻ đến Trạm y tế để:
- Được
hướng dẫn bổ sung vitamin A nếu trẻ bị sởi, bổ sung sắt nếu trẻ bị
thiếu máu hoặc bổ sung vitamin, khoáng chất cần thiết khác.
- Trẻ được cân và xem xét tình trạng dinh dưỡng, chế độ ăn uống của trẻ.
- Được tư vấn về chế độ ăn uống hợp lí đối với tình trạng của bà mẹ và của trẻ.
5.6. Chăm sóc vệ sinh, phòng chống nhiễm giun
Đây
là một điểm quan trọng. Trẻ cần được giữ sạch sẽ, rửa tay chân, tắm rửa
thường xuyên. Cần đảm bảo vệ sinh trong chế biến thức ăn và cho trẻ ăn.
Định kỳ tẩy giun cho trẻ theo chỉ định của y tế.
5.7. Tổ chức giáo dục, tư vấn dinh dưỡng tại cộng đồng và tại các gia đình, theo dõi biểu đồ tăng trưởng
Công
tác giáo dục và tư vấn dinh dưỡng đóng một vai trò rất quan trọng trong
việc thay đổi hành vi nuôi dưỡng của các bà mẹ. Công tác này đòi hỏi sự
kiên trì và có phương pháp đúng (xem bài giáo dục dinh dưỡng). Các can
thiệp chỉ có hiệu quả bền vững nếu có kết hợp với giáo dục và tư vấn
dinh dưỡng.
Một trong những công cụ của giáo dục dinh dưỡng là theo dõi biểu đồ tăng trưởng. Mặt khác, không như các bệnh nhiễm khuẩn, suy dinh dưỡng ở trẻ em tiến triển quanh co khúc khuỷu, đến khi nhận thấy thường là giai đoạn muộn. Do đó, vấn đề quan trọng là nhận biết sớm để có biện pháp can thiệp kịp thời. Biểu đồ tăng trưởng còn là công cụ như vậy. Theo dõi cân nặng định kỳ đứa trẻ đều hàng tháng, đứa trẻ tăng cân đó là biểu hiện bình thường, cân đứng yên là biểu hiện đe doạ, nếu xuống cân là biểu hiện nguy hiểm.
Theo dõi và sử dụng biểu đồ tăng trưởng là công việc tự giác có ý thức của bà mẹ chứ không phải là hoạt động chuyên môn kỹ thuật riêng của cơ quan y tế. Trong phòng chống suy dinh dưỡng, vai trò người mẹ là trung tâm, biểu đồ tăng trưởng giúp họ đánh giá đúng đắn tình hình sức khoẻ của con họ.
Một trong những công cụ của giáo dục dinh dưỡng là theo dõi biểu đồ tăng trưởng. Mặt khác, không như các bệnh nhiễm khuẩn, suy dinh dưỡng ở trẻ em tiến triển quanh co khúc khuỷu, đến khi nhận thấy thường là giai đoạn muộn. Do đó, vấn đề quan trọng là nhận biết sớm để có biện pháp can thiệp kịp thời. Biểu đồ tăng trưởng còn là công cụ như vậy. Theo dõi cân nặng định kỳ đứa trẻ đều hàng tháng, đứa trẻ tăng cân đó là biểu hiện bình thường, cân đứng yên là biểu hiện đe doạ, nếu xuống cân là biểu hiện nguy hiểm.
Theo dõi và sử dụng biểu đồ tăng trưởng là công việc tự giác có ý thức của bà mẹ chứ không phải là hoạt động chuyên môn kỹ thuật riêng của cơ quan y tế. Trong phòng chống suy dinh dưỡng, vai trò người mẹ là trung tâm, biểu đồ tăng trưởng giúp họ đánh giá đúng đắn tình hình sức khoẻ của con họ.
5.8. Thực hành lý tưởng về nuôi dưỡng trẻ nhỏ
15 thực hành lý tưởng về nuôi dưỡng trẻ nhỏ gồm:
- Cho trẻ bú mẹ trong vòng một giờ đầu sau sinh.
- Trẻ mới sinh không được cho ăn/uống gì trước khi cho bú mẹ.
- Trẻ mới sinh đều được bú sữa non.
- Trẻ mới sinh và trẻ nhỏ đều được cho bú mẹ theo nhu cầu cả ngày lẫn đêm.
- Trẻ mới sinh đều được bú mẹ hoàn toàn trong 6 tháng đầu.
- Không có trẻ nào bị cai sữa trước thời điểm được 24 tháng tuổi.
- Không cho trẻ ăn bằng bình với núm vú giả.
- Trẻ nhỏ được bắt đầu cho ăn bổ sung từ tròn 6 tháng (180 ngày).
- Trẻ nhỏ đều được cho ăn đủ số bữa mỗi ngày theo khuyến nghị.
- Trẻ nhỏ đều đáp ứng các yêu cầu về năng lượng hàng ngày theo khuyến nghị.
- Cho trẻ ăn những thực phẩm giàu năng lượng và dinh dưỡng.
- Cho trẻ ăn thực phẩm đa dạng (với 8 nhóm thực phẩm trong mỗi bữa ăn).
- Cho trẻ ăn những thực phẩm giàu sắt hàng ngày.
- Cho trẻ ăn thịt, cá và thịt gia cầm hàng ngày.
- Hỗ trợ và chăm cho trẻ ăn no trong các bữa ăn.
Nguồn: Viện Dinh dưỡng